Tętnice szyjne są głównymi naczyniami zaopatrującymi głowę i szyję w bogatą w tlen krew tętniczą, w związku z czym ich zwężenie stanowi poważne zagrożenie dla zdrowia, mogąc prowadzić do groźnych konsekwencji, takich jak atak przemijającego niedokrwienia mózgu, udar mózgu czy nagłe zaniewidzenie na jedno oko. Zwężenie w większości przypadków ma charakter miażdżycowy. W tym artykule przyjrzymy się bliżej temu schorzeniu, jego przyczynom, objawom oraz poznamy możliwości leczenia.
Z tego artykułu dowiesz się o:
Czym jest zwężenie tętnic szyjnych?
W obrębie szyi tętnice szyjne wspólne rozdzielają się na tętnice szyjne wewnętrzne oraz tętnice szyjne zewnętrzne. Tętnice szyjne wewnętrzne dostarczają krew do 2/3 mózgu, co sprawia, że są kluczowymi naczyniami krwionośnymi dla prawidłowego funkcjonowania układu nerwowego, a przez to dla całego organizmu.
Zwężenie tętnic szyjnych to stan, w którym ich światło ulega ograniczeniu, zmniejszeniu. Dzieje się to zazwyczaj z powodu procesów miażdżycowych. Ograniczenie przepływu krwi do mózgu może prowadzić do ataku przemijającego niedokrwienia mózgu (z ang. transient ischemic attack – TIA), udaru mózgu, zaburzeń neurologicznych czy nagłego zaniewidzenia na jedno oko. Zwężenie tętnicy szyjnej wewnętrznej odpowiada za około 20% przypadków udaru niedokrwiennego mózgu.
Zwężenie tętnic szyjnych zazwyczaj dotyczy miejsca ich rozwidlenia oraz początkowego odcinka tętnicy szyjnej wewnętrznej.
Jakie są czynniki ryzyka i przyczyny zwężenia tętnic szyjnych?
Przyczyną nawet 90% zwężeń i niedrożności tętnicy szyjnej wewnętrznej jest miażdżyca. W związku z tym, czynniki ryzyka miażdżycy mają kluczowe znaczenie również i dla kształtowania się zwężenia tętnicy. Należą do nich:
- Nadciśnienie tętnicze
- Wysoki poziom cholesterolu całkowitego i LDL, i/lub triglicerydów we krwi
- Cukrzyca, insulinooporność
- Nadwaga, otyłość
- Nieprawidłowa dieta – o wysokiej zawartości tłuszczów trans i tłuszczów nasyconych, bogata cukier i sól
- Palenie papierosów
Rzadsze przyczyny zwężenia tętnic szyjnych to:
- Przebyta radioterapia
- Układowe zapalenia naczyń
- Rozwarstwienie, dysplazja włóknisto-mięśniowa
- Wady wrodzone
„Co się dzieje” w zwężeniu tętnic szyjnych?
W przebiegu miażdżycy w naczyniach dochodzi do tworzenia blaszek miażdżycowych, które składają się między innymi z cholesterolu, elementów morfotycznych krwi i wielu komórek zapalnych. Rozwija się miejscowy stan zapalny, który przyciąga kolejne komórki układu odpornościowego, co jeszcze bardziej zaostrza procesy miażdżycowe. Blaszka miażdżycowa stopniowo narasta i powiększa się, a na jej powierzchni mogą powstawać zakrzepy.
W miarę postępu tych procesów tętnice ulegają stopniowemu zwężaniu, co ogranicza przepływ krwi. Ostatecznie, zwężenie tętnicy może być na tyle znaczne, że wpływa na dostarczanie krwi do narządów zasilanych przez owe naczynie, w tym do mózgu w przypadku tętnicy szyjnej wewnętrznej.
Ograniczenie przepływu krwi prowadzi do niedotlenienia mózgu, a przez to do uszkodzenia komórek nerwowych i zaburzenia pracy mózgu. Zmniejszenie przepływu negatywnie wpływa na ilość tlenu i substancji odżywczych dostarczanych do neuronów, które są bardzo wrażliwe na ich brak, dlatego nawet krótkotrwałe niedotlenienie może spowodować dysfunkcję neuronalną.
W przypadku zamknięcia światła tętnicy szyjnej wewnętrznej może dojść do napadu przemijającego niedokrwienia mózgu (TIA), udaru niedokrwiennego lub zaniewidzenia jednoocznego. Najczęstszym mechanizmem udaru jest pęknięcie blaszki miażdżycowej, odrywanie się jej fragmentów i skrzeplin.
Z kolei zwężenie tętnicy szyjnej zewnętrznej, która zaopatruje obszary twarzy i szyi, jest zwykle łagodnie i nie jest uważane za czynnik ryzyka udaru.
Jakie są objawy zwężenia tętnic szyjnych?
Obraz choroby jest podstępny, a objawy pojawiają się głównie przy ciężkim zwężeniu.
Jednakże, należy pamiętać, że samo procentowe zwężenie nie zawsze jest odzwierciedleniem stopnia nasilenia objawów klinicznych. Czasami nawet znaczne zwężenie tętnicy szyjnej może być bezobjawowe, podczas gdy w niektórych przypadkach umiarkowane zwężenie skutkuje wystąpieniem objawów. Bezobjawowość może wynikać z faktu, iż część pacjentów wytwarza krążenie oboczne, które kompensuje zmniejszenie przepływu krwi przez zwężoną tętnicę.
Zwężenie tętnicy szyjnej uznaje się za objawowe, jeśli w ciągu ostatnich 6 miesięcy wystąpił napad przemijającego niedokrwienia mózgu (TIA) lub udar mózgu w obszarze zaopatrywanym przez daną tętnicę.
Klasyczne objawy udaru niedokrwiennego w wyniku zwężenia lub niedrożności tętnicy szyjnej wewnętrznej to:
- Asymetria dolnej części twarzy – niedowład mięśni twarzy – może wystąpić opadanie powieki, krzywy uśmiech
- Osłabienie siły mięśni kończyn (zwłaszcza górnych) – sprawiają wrażenie ciężkich, trudno jest poruszać daną kończyną
- Jednostronne zaburzenia czucia na tułowiu, kończynach, twarzy – utrata czucia lub parestezje (czyli nietypowe odczucia, takie jak uczucie mrowienia, drętwienia, szczypania, „igiełek” na skórze)
- Afazja, dysartria, czyli zaburzenia mowy. Przykładowo: mowa staje się powolna, niewyraźna; możesz nie rozumieć tego, co mówią do ciebie inni lub nie potrafić powiedzieć tego, co chcesz; masz trudności w wysłowieniu się; nie umiesz sobie przypomnieć, jak nazywa się dany przedmiot
W przypadku przemijającego ataku niedokrwiennego (TIA) występują te same objawy, jak w udarze mózgu, jednak trwają one krótko, samoistnie ustępując w ciągu 24 godzin.
Po stronie zwężonej tętnicy może wystąpić nagłe zaniewidzenie na jedno oko (amaurosis fugax), które zwykle jest przejściowe (choć zdarzają się przypadki trwałej utraty wzroku) i trwa zwykle kilka minut, rzadko dłużej. Widzenie wraca do normy zazwyczaj w ciągu 10-30 minut.
Mogą pojawić się także takie zaburzenia widzenia jak mroczki przed oczami czy przesuwająca się kurtyna/zasłona zasłaniająca pole widzenia.
Tym dolegliwościom mogą towarzyszyć również inne objawy, takie jak:
- Napadowe bóle i zawroty głowy
- Zaburzenia równowagi
- Krótkotrwałe utraty świadomości
- Postępujące zaburzenia pamięci
- Szumy uszne, niedosłuch
Jak rozpoznaje się zwężenie tętnic szyjnych?
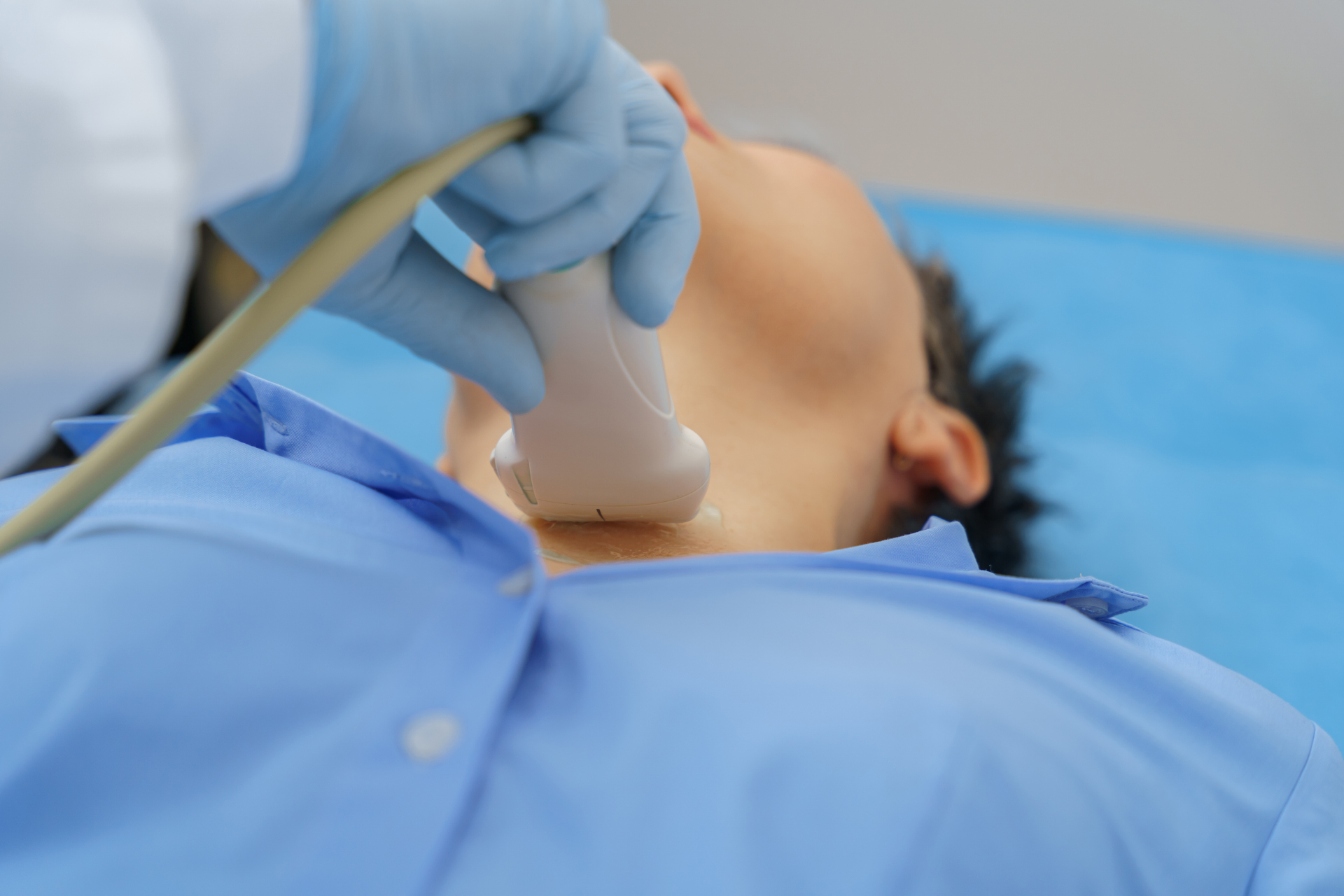
W diagnostyce zwężenia tętnic szyjnych wykorzystywane są badania obrazowe.
Metodą pierwszego wyboru jest USG Doppler techniką duplex (DUS). Dostarcza informacji o stopniu zwężenia naczynia, morfologii blaszki miażdżycowej, zaburzeniach i prędkości przepływu krwi. Pozwala uwidocznić strukturę naczynia i zlokalizować zmianę.
W razie trudności diagnostycznych wykonuje się angio-TK lub angio-MR. Angio-TK, czyli tomografia komputerowa w trybie naczyniowym, pozwala ustalić obecność ognisk niedokrwiennych w mózgu, malformacji naczyniowych i guzów. Jest dodatkową metodą obrazowania szczególnie przydatną w planowaniu interwencji chirurgicznych.
Cyfrowa angiografia subtrakcyjna (DSA) jest zarezerwowana dla sytuacji, w których pojawiają się duże rozbieżności pomiędzy poprzednimi badaniami obrazowymi lub wątpliwości co do oceny stopnia zwężenia, bowiem jest badaniem inwazyjnym. Uwidacznia zmiany w tętnicach.
Jak leczyć zwężenie tętnic szyjnych?
Podstawowym celem leczenia zwężenia tętnic szyjnych jest profilaktyka udaru mózgu.
Sposoby leczenia różnią się w zależności od stopnia zwężenia tętnicy szyjnej, występowania objawów i ogólnego stanu zdrowia pacjenta. Przykładowe wskazania do zabiegu obejmują: objawowe zwężenie tętnicy szyjnej o 50% lub więcej procent oraz bezobjawowe zwężenie tętnicy szyjnej o 70% lub więcej procent. Ostateczna decyzja jest jednak u każdego pacjenta podejmowana indywidualnie.
U pacjentów bezobjawowych terapia zazwyczaj polega na leczeniu zachowawczym, czyli zwalczaniu czynników ryzyka miażdżycy, modyfikacji diety i stylu życia, przyjmowaniu leków przeciwpłytkowych (takich jak kwas acetylosalicylowy, klopidogrel, tiklopidyna) oraz, w zależności od potrzeb, leków przeciwnadciśnieniowych, przeciwhiperlipidemicznych czy przeciwcukrzycowych.
Leczenie inwazyjne
W leczeniu zwężenia tętnic szyjnych odgrywają rolę następujące metody chirurgiczne: leczenie operacyjne (endarterektomia tętnicy szyjnej) lub leczenie endowaskularnie (angioplastyka i stentowanie tętnicy szyjnej).
Endarterektomia tętnicy szyjnej (z ang. carotid endarterectomy – CEA) polega na nacięciu skóry na szyi, wypreparowaniu i otwarciu tętnicy szyjnej, a następnie usunięciu blaszki miażdżycowej powodującej zwężenie. Na koniec dokonuje się rekonstrukcji tętnicy.
Stentowanie tętnicy szyjnej (z ang. carotid artery stenting – CAS) polega na wewnątrznaczyniowym wprowadzeniu stentu. Poprzez nacięcie zwykle w okolicy pachwiny, wprowadza się cewnik do naczynia krwionośnego i kieruje go do obszaru tętnicy szyjnej. Za pomocą balonu umieszczonego na końcu cewnika, naczynie jest rozszerzane. Następnie umieszczany jest stent, czyli specjalna siatkowa struktura, która utrzymuje naczynie w „poszerzonym” stanie.
Wyniki leczenia chirurgicznego są pomyślne i w dużym stopniu chronią chorych przed nawrotem objawów niedokrwienia mózgu. Po udanym zabiegu u chorych objawowych ryzyko wystąpienia udaru mózgu lub zgonu zmniejsza się do 0,5% na rok.
W późniejszym okresie u około 2,5-7% operowanych z powodu miażdżycowego zwężenia dochodzi do restenozy (nawrotu zwężenia), najczęściej z powodu przerostu włóknisto-mięśniowego. Zaobserwowano, że występuje ono częściej u palaczy, chorych na nadciśnienie tętnicze, cukrzycę i z zaburzeniami profilu lipidowego. Leczenia wymaga jedynie objawowa restenoza większa niż 50%.
Ponadto, chorzy powinni do końca życia przyjmować lek przeciwpłytkowy w celu zmniejszenia ryzyka powikłań miażdżycy i zgonu z przyczyn sercowo-naczyniowych. Zazwyczaj stosuje się kwas acetylosalicylowy lub klopidogrel.
Jakie zmiany w stylu życia warto wprowadzić?
Aby zapobiec postępowi choroby i wystąpieniu jej objawów warto wprowadzić następujące zmiany:
- Zmiana stylu życia – stosowanie zdrowej diety, zaprzestanie palenia papierosów, rozpoczęcie aktywności fizycznej
- Stosowanie diety DASH – bogatej w owoce i warzywa, nabiał o niższej zawartości tłuszczu, niskiej zawartości tłuszczów nasyconych i cholesterolu
- Stosowanie diety śródziemnomorskiej – bogatej w owoce, warzywa, ryby, produkty pełnoziarniste, nabiał o niższej zawartości tłuszczu i oliwę z oliwek
- Aktywność fizyczna – zaleca się co najmniej 150-300 minut tygodniowo ćwiczeń o umiarkowanej intensywności
- Terapia lekami przeciwpłytkowymi (kwas acetylosalicylowy, klopidogrel, tiklopidyna) – celem prewencji incydentów sercowo-naczyniowych
- Terapia statynami – celem prewencji incydentów sercowo-naczyniowych. Statyny zapobiegają progresji blaszki miażdżycowej i poprawiają jej stabilność.
- Kontrola ciśnienia tętniczego – należy dążyć do utrzymywania wartości <140/90 mmHg
- Kontrola i wyrównanie cukrzycy, jeśli występuje
- Leczenie hipercholesterolemii
Podsumowanie
- Zwężenie tętnic szyjnych charakteryzuje się zmniejszeniem światła tętnic, często tętnicy szyjnej wewnętrznej, która dostarcza krew do mózgu.
- Zwężenie i niedrożność tętnic szyjnych zazwyczaj mają charakter miażdżycowy (nawet 90% przypadków).
- Ograniczenie przepływu krwi do mózgu może prowadzić do przemijającego ataku niedokrwiennego (TIA), udaru mózgu, czy nagłego zaniewidzenia na jedno oko.
- Pierwszym wyborem w diagnozowaniu tego schorzenia jest wykonanie badania USG Doppler.
- W leczeniu chirurgicznym zastosowanie mają endarterektomia tętnicy szyjnej oraz angioplastyka i stentowanie tętnicy szyjnej. Wyniki leczenia są pomyślne i w dużym stopniu chronią przed nawrotem objawów. Ryzyko udaru mózgu spada do 0,5%.
- Celem prewencji incydentów sercowo-naczyniowych istotna jest terapia lekami przeciwpłytkowymi.
Bibliografia:
- Żyluk, red. Andrzej. Zarys chirurgii. Podręcznik dla studentów i lekarzy w trakcie specjalizacji. Red. . : MediPage, 2016, 720 s. ISBN 978-83-65946-84-3
- Chirurgia. Podręcznik dla studentów. Tom 1 i 2. Red. Noszczyk, Wojciech . Warszawa: PZWL Wydawnictwo Lekarskie, 2005, 1156 s. ISBN 978-83-200-3983-2
- Interna Szczeklika 2020. Red. Prow. Piotr Gajewski, Wyd. 11, Kraków: Wydawnictwo Medycyna Praktyczna, 2020, ISBN 978-83-7430-628-7
- Ismail, A. et al. Carotid Artery Stenosis: A Look Into the Diagnostic and Management Strategies, and Related Complications. Cureus 15, e38794 (2023).
- Heck, D. & Jost, A. Carotid stenosis, stroke, and carotid artery revascularization. Prog. Cardiovasc. Dis. 65, 49–54 (2021).
- Arasu, R., Arasu, A. & Muller, J. Carotid artery stenosis: An approach to its diagnosis and management. Aust. J. Gen. Pract. 50, 821–825 (2021).