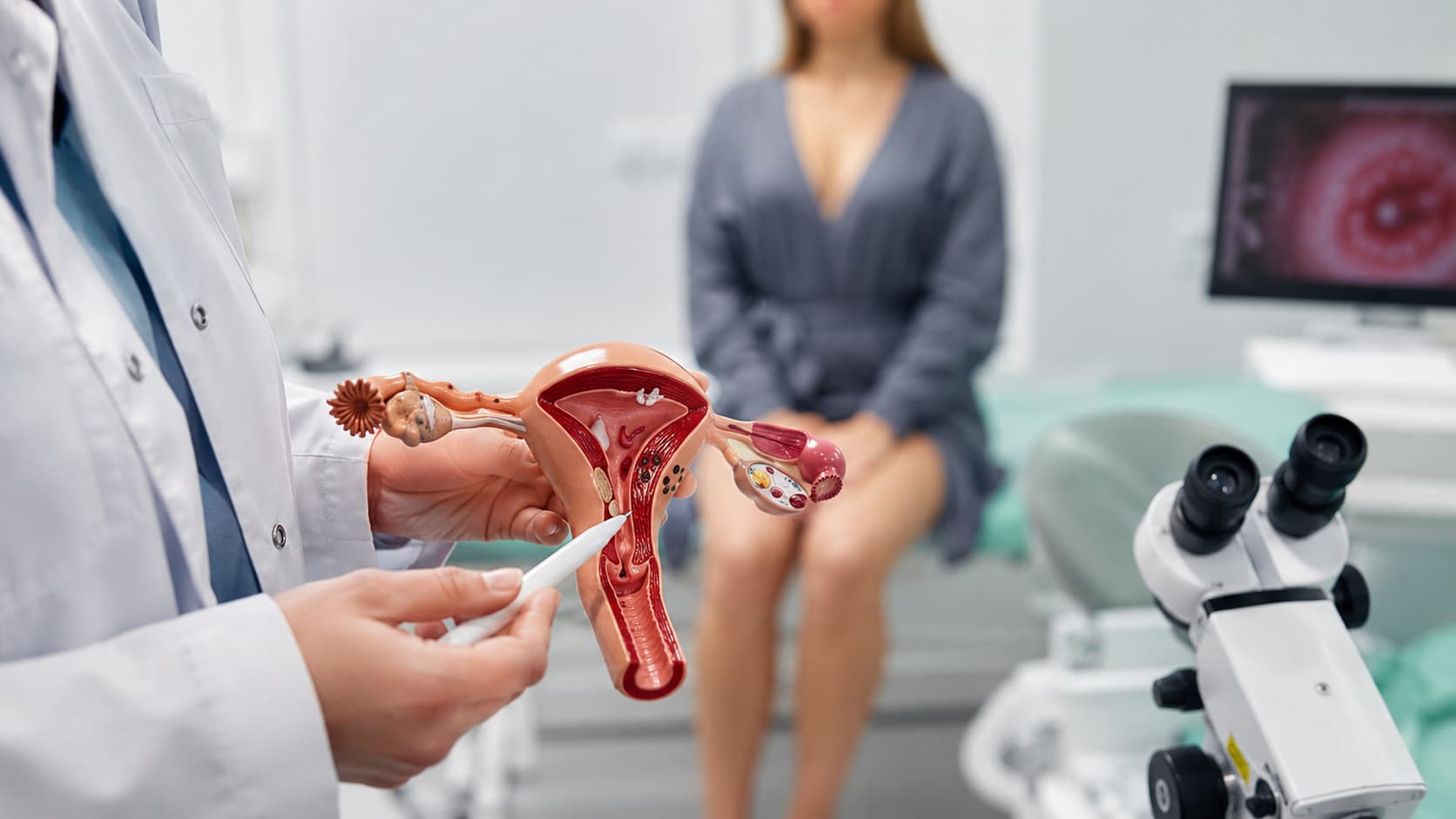
Nadżerka szyjki macicy to określenie, którym potocznie opisuje się zmiany widoczne na tarczy szyjki macicy, zwykle jako zaczerwieniony obszar wokół ujścia zewnętrznego. Najczęściej jednak mamy do czynienia nie z prawdziwą nadżerką, a z ektopią, czyli przemieszczeniem nabłonka gruczołowego z kanału szyjki macicy na jej część pochwową. To zjawisko występuje stosunkowo często i szacuje się, że dotyczy nawet 25-30% kobiet. Prawdziwa nadżerka, czyli rzeczywisty ubytek nabłonka, zdarza się znacznie rzadziej.
Z tego artykułu dowiesz się o:
Choć sama nazwa brzmi niepokojąco, nadżerka nie musi być groźnym problemem. W wielu przypadkach jest to zmiana łagodna, która nie daje objawów i nie wymaga leczenia, a jedynie obserwacji. Każda zmiana na szyjce macicy wymaga jednak diagnostyki, ponieważ podobny obraz mogą dawać także stany zapalne czy zmiany przednowotworowe.
Czym jest nadżerka szyjki macicy?
Nadżerka szyjki macicy to określenie, które bardzo często używane jest nieprecyzyjnie. Prawdziwa nadżerka oznacza bowiem ubytek nabłonka pokrywającego tarczę szyjki macicy. Taki stan może być skutkiem urazu mechanicznego, przewlekłego stanu zapalnego, infekcji, rzadziej działania substancji chemicznych. Jest to zmiana stosunkowo rzadka. Znacznie częściej lekarz mówiąc o nadżerce ma na myśli ektopię szyjki macicy.
Jaka jest różnica między nadżerką a ektopią? Nadżerka to uszkodzenie i ubytek nabłonka. Ektopia natomiast to nie ubytek tkanki, a przemieszczenie nabłonka gruczołowego z kanału szyjki macicy na jej część pochwową, która fizjologicznie powinna być pokryta nabłonkiem płaskim. Innymi słowy, w ektopii nie brakuje nabłonka, tylko w danym miejscu znajduje się inny jego rodzaj.
Zmiana widoczna jest podczas badania ginekologicznego jako żywoczerwony, intensywnie zaczerwieniony obszar wokół ujścia kanału szyjki macicy. Wynika to z tego, że nabłonek gruczołowy jest cieńszy niż nabłonek płaski, dlatego bardziej prześwitują przez niego naczynia krwionośne. Zmiana może przypominać niewielką rankę lub czerwoną plamę na szyjce. Jednak sam wygląd nie pozwala jednoznacznie stwierdzić, czy mamy do czynienia z ektopią, stanem zapalnym, nadżerką prawdziwą czy może zmianą przednowotworową, dlatego każda taka zmiana wymaga diagnostyki, przede wszystkim badania cytologicznego.
Rodzaje nadżerki szyjki macicy
Nadżerkę szyjki macicy możemy podzielić na nadżerkę prawdziwą oraz nadżerkę rzekomą, czyli ektopię. Choć w języku potocznym terminy te bywają używane zamiennie, oznaczają zupełnie odmienne stany.
Nadżerka prawdziwa to rzeczywisty ubytek nabłonka wielowarstwowego płaskiego pokrywającego tarczę szyjki macicy. Dochodzi wówczas do odsłonięcia głębszych warstw tkanek, co określa się jako erozję. Jest to zmiana rzadsza niż ektopia, stanowiąca mniejszy odsetek nieprawidłowości w obrębie szyjki macicy. Najczęściej powstaje w wyniku urazów mechanicznych, przewlekłych stanów zapalnych, infekcji lub działania substancji chemicznych.
Znacznie częściej rozpoznawana jest nadżerka rzekoma, czyli ektopia. W tym przypadku nie dochodzi do ubytku nabłonka, lecz do przemieszczenia nabłonka gruczołowego z kanału szyjki macicy na jej część pochwową, gdzie fizjologicznie powinien znajdować się nabłonek płaski. Zmiana ta występuje nawet u 25-30% kobiet. Ektopia często związana jest ze zmianami hormonalnymi, dlatego obserwuje się ją zwłaszcza u młodych kobiet, po porodach czy poronieniach oraz u pacjentek stosujących antykoncepcję hormonalną. W większości przypadków nie daje objawów i nie wymaga żadnego leczenia, a jedynie obserwacji.
Objawy nadżerki szyjki macicy
Nadżerka szyjki macicy często nie daje żadnych objawów i wykrywana jest przypadkowo podczas rutynowych badań ginekologicznych. Wiele kobiet przez długi czas nawet nie jest świadomych jej obecności, ponieważ nie powoduje dolegliwości, ani nie wpływa na codzienne funkcjonowanie.
Jeżeli występują objawy, zwykle nie są zbyt charakterystyczne i mogą być mylone z innymi chorobami narządu rodnego. Jednym z częstszych objawów są plamienia między miesiączkami, które pojawiają się poza regularnym cyklem.
Dość częste są także krwawienia po stosunku. Wynikają one z obecności delikatnego, cienkiego i silnie unaczynionego nabłonka, który łatwo ulega podrażnieniu podczas kontaktu mechanicznego. U części kobiet pojawia się również ból lub dyskomfort w trakcie współżycia.
Innym objawem mogą być upławy, zwiększona ilość wydzieliny z pochwy. W przypadku współistniejącej infekcji mogą przyjmować żółtawą barwę i nieprzyjemny zapach. Wynika to z zaburzenia naturalnej równowagi środowiska pochwy i łatwiejszego rozwoju stanów zapalnych.
Niektóre pacjentki zgłaszają także bóle podbrzusza lub uczucie dyskomfortu w obrębie miednicy mniejszej.
Przyczyny nadżerki szyjki macicy
Znacznie częściej niż z nadżerką prawdziwą mamy do czynienia z ektopią. Nadżerka prawdziwa pojawia się rzadziej i najczęściej jest wynikiem uszkodzenia nabłonka oraz toczącego się stanu zapalnego.
Do najczęstszych przyczyn powstawania nadżerek należą:
• infekcje intymne (bakteryjne, wirusowe, pierwotniakowe i grzybicze)
• zaburzenia hormonalne, zwłaszcza związane z estrogenami
• urazy mechaniczne szyjki macicy
• porody i poronienia
• współżycie seksualne
• stosowanie tamponów, wkładek wewnątrzmacicznych lub innych ciał obcych
Najważniejszą przyczyną ektopii są zmiany hormonalne, a dokładniej podwyższony poziom estrogenów. Hormon ten wpływa na nabłonek szyjki macicy, sprzyjając jego namnażaniu i przesuwaniu się nabłonka gruczołowego na część pochwową szyjki. Zjawisko to obserwuje się zwłaszcza w okresie dojrzewania, podczas owulacji, w ciąży oraz u kobiet stosujących antykoncepcję hormonalną, dlatego ektopię często spotyka się u młodych pacjentek.
Istotną rolę odgrywają również infekcje intymne. Przewlekłe lub nawracające stany zapalne dróg rodnych, wywołane przez bakterie, wirusy (np. HPV), pierwotniaki czy grzyby, mogą prowadzić do uszkodzenia nabłonka szyjki macicy i rozwoju nadżerki prawdziwej. Nieleczone infekcje sprzyjają utrzymywaniu się stanu zapalnego i pogłębianiu zmian w obrębie szyjki.
Kolejną grupą przyczyn są urazy mechaniczne. Do uszkodzenia nabłonka może dojść w trakcie porodu, poronienia, zabiegów ginekologicznych, ale także podczas współżycia seksualnego. Porody i wielorództwo mogą prowadzić do mikrourazów i osłabienia struktur szyjki macicy. Uszkodzona tkanka jest bardziej podatna na działanie czynników zapalnych i łatwiej dochodzi do powstania w niej nadżerek.
Także stosowanie tamponów, wkładek wewnątrzmacicznych czy środków chemicznych (np. preparatów plemnikobójczych) może podrażniać szyjkę macicy i sprzyjać rozwojowi zmian. Z kolei brak odpowiedniej higieny intymnej lub częste zmiany partnerów seksualnych zwiększają ryzyko infekcji, a tym samym pośrednio także i nadżerki.
Nadżerka szyjki macicy a wirus HPV
Rozpoznanie nadżerki szyjki macicy nie oznacza z automatu zakażenia wirusem brodawczaka ludzkiego (HPV), ale może z nim współistnieć, zwłaszcza u aktywnych seksualnie kobiet. Samo stwierdzenie nadżerki nie jest więc równoznaczne z obecnością wirusa, ale wymaga czujności i sprawdzenia tego czynnika.
Nadżerka nie jest chorobą nowotworową, ale zmieniony nabłonek może być bardziej podatny na zakażenie HPV. A to właśnie przewlekła infekcja onkogennymi typami tego wirusa jest główną przyczyną rozwoju raka szyjki macicy (odpowiada nawet za 97% przypadków). Proces ten przebiega powoli i zwykle trwa wiele lat, a to daje możliwość wczesnego wykrycia zmian przednowotworowych.
Kluczowe znaczenie w profilaktyce ma regularna cytologia. Badanie polega na ocenie komórek szyjki macicy i pozwala wykryć nieprawidłowości na wczesnym etapie, jeszcze przed pojawieniem się objawów. Coraz częściej cytologię uzupełnia się testem na obecność wirusa HPV, który odpowiada za większość przypadków raka szyjki macicy.
Do czerwca 2026 roku obowiązuje jeszcze tradycyjny schemat badań przesiewowych oparty na cytologii wykonywanej co 3 lata, ale program profilaktyki raka szyjki macicy został zaktualizowany i obejmować będzie szersze wykorzystanie badań molekularnych. Podstawowym badaniem przesiewowym staje się wykonywany co 5 lat test HPV. Polega on na wykrywaniu DNA lub RNA wirusa HPV wysokiego ryzyka w wymazie z szyjki macicy. W przypadku dodatniego wyniku z tego samego materiału wykonuje się dodatkowo cytologię na podłożu płynnym (LBC). Takie postępowanie pozwala na jeszcze wcześniejsze wykrycie zmian, zwiększając skuteczność profilaktyki.
Czy nadżerka szyjki macicy jest groźna?
Nadżerka szyjki macicy w większości przypadków nie stanowi zagrożenia dla zdrowia. Najczęściej rozpoznawana zmiana to ektopia, która ma łagodny charakter. Jeżeli nie powoduje objawów i towarzyszy jej prawidłowy wynik cytologii, nie wymaga leczenia i wystarczą regularne kontrole u ginekologa.
Leczenie staje się konieczne wtedy, gdy nadżerce towarzyszą objawy lub obecny jest stan zapalny. Wskazaniem do terapii są m.in. nawracające infekcje intymne, upławy, ból, a także krwawienia, zwłaszcza po stosunku lub między miesiączkami.
Każda nadżerka natomiast wymaga odpowiedniej diagnostyki i warto sprawdzić, co jest jej przyczyną.
Diagnostyka nadżerki szyjki macicy
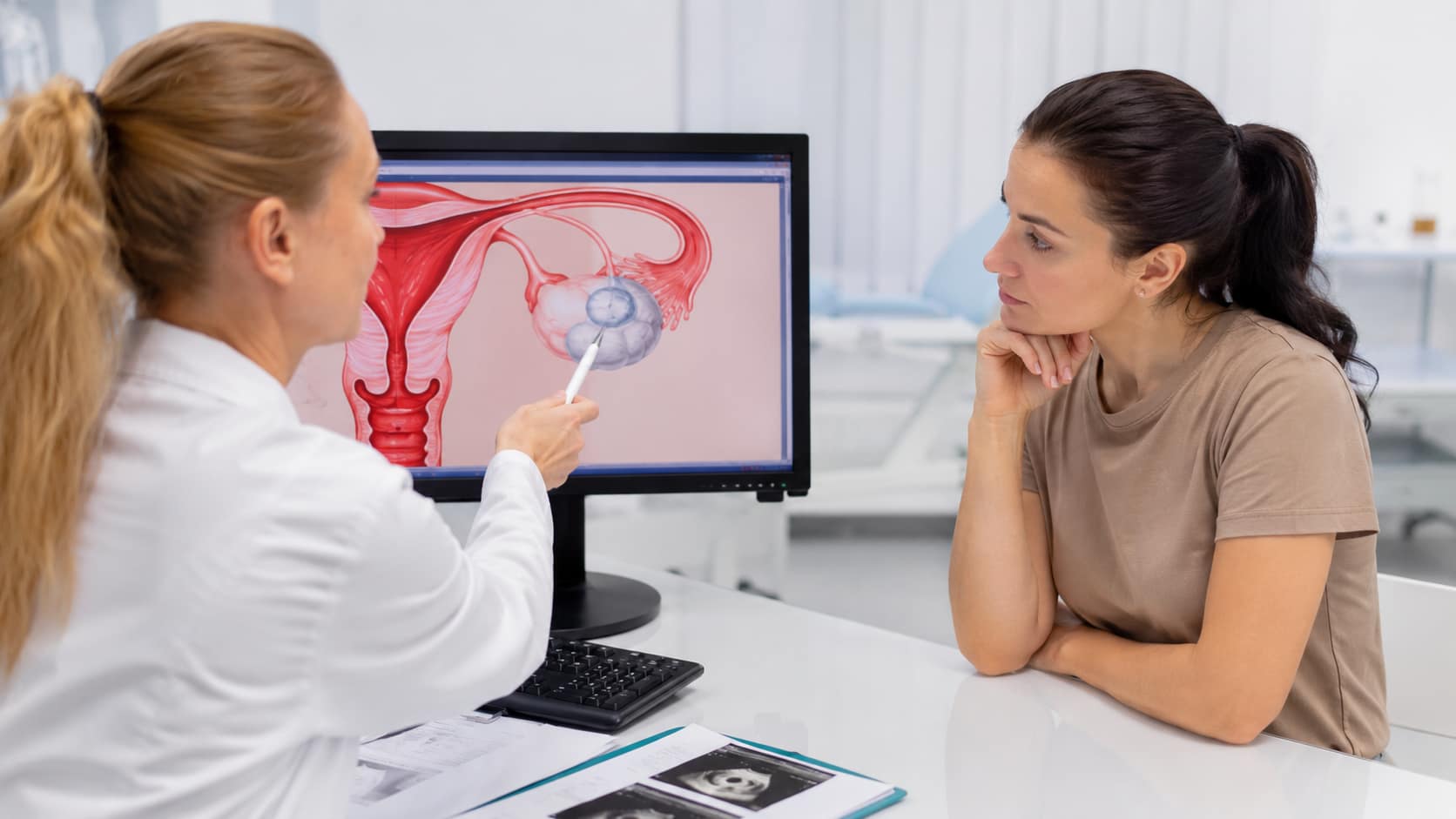
Podstawą diagnostyki nadżerki szyjki macicy jest badanie ginekologiczne. Podczas wizyty lekarz ginekolog przy użyciu wziernika ocenia szyjkę macicy i może zauważyć charakterystyczny, zaczerwieniony obszar na jej tarczy. Taki obraz sugeruje obecność ektopii lub nadżerki, jednak nie pozwala na postawienie ostatecznej diagnozy.
W diagnostyce nadżerki kluczowe znaczenie ma cytologia, która polega na pobraniu komórek z szyjki macicy i ich ocenie pod mikroskopem. Badanie to pozwala wykryć nieprawidłowości w budowie komórek, w tym zmiany przednowotworowe i wczesne stadia raka szyjki macicy. Cytologia jest podstawowym badaniem profilaktycznym i powinna być wykonywana regularnie, nawet przy braku objawów. Coraz częściej cytologię uzupełnia się testem na obecność wirusa HPV, który odpowiada za większość przypadków raka szyjki macicy.
Uzupełnieniem diagnostyki jest kolposkopia, czyli dokładna ocena szyjki macicy w powiększeniu przy użyciu specjalnego urządzenia optycznego. Badanie to umożliwia szczegółową analizę struktury nabłonka, jego zabarwienia oraz układu naczyń krwionośnych. W razie wątpliwości lekarz może podczas kolposkopii pobrać wycinek do dalszych badań histopatologicznych.
Leczenie nadżerki szyjki macicy
Wybór metody leczenia nadżerki szyjki macicy zależy od charakteru zmiany, rozległości, obecności innych objawów, wieku pacjentki i jej planów rozrodczych oraz wyników badań, między innymi cytologii czy kolposkopii. W wielu przypadkach postępowanie ogranicza się do obserwacji i regularnych kontroli, zwłaszcza w przypadku ektopii i prawidłowych wyników cytologii. Tego typu zmiany nie wymagają leczenia zabiegowego.
Jeżeli przyczyną nadżerki są infekcje intymne, podstawą postępowania jest, oczywiście, leczenie infekcji. W zależności od czynnika, która ją wywołała, stosuje się preparaty przeciwbakteryjne, przeciwgrzybicze czy przeciwzapalne, najczęściej w formie globulek lub kremów dopochwowych. Wyleczenie stanu zapalnego często prowadzi do ustąpienia zmian.
W przypadku zmian objawowych lub nieprawidłowych wyników innych badań konieczne może okazać się leczenie zabiegowe. Jedną z metod jest krioterapia, czyli wymrażanie zmienionych tkanek przy użyciu ciekłego azotu. Zabieg jest krótki, mało inwazyjny i zwykle dobrze tolerowany.
Inną metodą jest elektrokoagulacja, polegająca na usunięciu zmiany za pomocą prądu elektrycznego. Jest skuteczna, ale może wiązać się z ryzykiem powstawania blizn, dlatego nie jest zalecana u kobiet planujących ciążę.
Coraz częściej wykonuje się także fotokoagulację (laseroterapię), która umożliwia precyzyjne usunięcie zmienionego nabłonka. Metoda ta charakteryzuje się krótszym czasem gojenia i mniejszym ryzykiem powikłań.
Zabieg usunięcia nadżerki – jak wygląda?
Zabieg usunięcia nadżerki szyjki macicy dobierany jest indywidualnie, w zależności od rodzaju zmiany, rozległości, wyników cytologii i kolposkopii oraz wieku pacjentki i jej planów rozrodczych. Zabieg najczęściej planuje się w pierwszej połowie cyklu, po zakończeniu miesiączki.
Sam przebieg procedury zależy od zastosowanej metody. Lekarz zakłada wziernik, uwidacznia szyjkę macicy, a następnie usuwa zmieniony obszar. Może się to odbywać przy użyciu zimna, prądu elektrycznego czy lasera. Krioterapia polega na wymrożeniu zmiany, elektrokoagulacja na jej kontrolowanym wypaleniu za pomocą prądu elektrycznego, a laseroterapia na precyzyjnym usunięciu nieprawidłowego nabłonka dzięki falom świetlnym. Większość tych zabiegów wykonuje się ambulatoryjnie, czyli bez konieczności dłuższego pobytu w szpitalu. Trwają zwykle od kilku do kilkunastu minut. W niektórych przypadkach, zwłaszcza gdy konieczne jest wykonanie rozległego zabiegu, leczenie może odbywać się w znieczuleniu ogólnym.
To, czego często objawiają się pacjentki, to ból podczas zabiegu. Najczęściej odczuwany jest raczej dyskomfort, uczucie pieczenia, rozpierania albo lekkie skurcze w podbrzuszu. Znieczulenie miejscowe niweluje te dolegliwości. Krioterapia i laseroterapia są zwykle dobrze tolerowane. Mniej komfortowana bywa elektrokoagulacja – pacjentki mogą skarżyć się na nieprzyjemny zapach podczas zabiegu.
Rekonwalescencja po zabiegu trwa od około 2 do 6 tygodni, w zależności od wybranej metody leczenia i tego, jak szybko przebiegają u nas procesy gojenia. W tym czasie mogą pojawiać się wodniste upławy, brunatne plamienie albo niewielka domieszka krwi w wydzielinie. Zwykle są to naturalne objawy gojenia się szyjki macicy.
Przez okres wskazany przez lekarza należy unikać współżycia, tamponów, irygacji dopochwowych, kąpieli w wannie, pływania basenie, sauny oraz dużego wysiłku fizycznego. Jeśli po zabiegu pojawi się silny ból, obfite krwawienie, gorączka lub zapach wydzieliny staje się nieprzyjemny, konieczna jest pilna konsultacja z ginekologiem.
Nadżerka szyjki macicy w ciąży
Nadżerka szyjki macicy rozpoznana w ciąży zazwyczaj nie stanowi zagrożenia ani dla kobiety, ani dla rozwijającego się dziecka. W ciąży szyjka macicy jest dużo bardziej ukrwiona i wrażliwa, dlatego obszar ektopii może się powiększać i łatwiej krwawić, zwłaszcza po badaniu ginekologicznym lub po stosunku. Samo to zjawisko nie oznacza jednak zagrożenia dla ciąży. Poza tym, najczęściej mamy do czynienia nie z nadżerką prawdziwą, a z ektopią, czyli łagodną zmianą, która może wynikać ze zwiększonego poziomu hormonów.
Nadżerka zwykle nie wpływa na przebieg ciąży ani na poród. Nie jest też sama w sobie wskazaniem do cięcia cesarskiego. Problemem mogą być natomiast infekcje intymne, które czasami towarzyszą zmianom na szyjce macicy. To właśnie one mogą zwiększać ryzyko powikłań, takich jak rozwój przewlekłego stanu zapalnego, przedwczesne skurcze czy poród przedwczesny.
Leczenie nadżerki w ciąży najczęściej ma charakter zachowawczy. Oznacza to obserwację zmiany i leczenie ewentualnych infekcji lub stanu zapalnego, zwykle za pomocą leków dopochwowych. Zabiegi usuwania nadżerki, takie jak krioterapia, elektrokoagulacja czy laseroterapia, zazwyczaj odracza się do czasu po porodzie. Wynika to między innymi z tego, że wiele zmian cofa się samoistnie w ciągu kilku miesięcy po zakończeniu ciąży, gdy gospodarka hormonalna wraca do stanu sprzed ciąży.
Jeżeli w ciąży pojawią się plamienia, obfite upławy, ból podbrzusza lub krwawienie po stosunku, zawsze trzeba zgłosić się do ginekologa. Objawy te nie muszą oznaczać nic groźnego, ale wymagają konsultacji, aby wykluczyć infekcję lub inne przyczyny.
Nadżerka po porodzie
Nadżerka szyjki macicy może pojawić się po porodzie siłami natury. Wynika to głównie z urazów mechanicznych szyjki macicy, do których dochodzi w trakcie rozwierania i przechodzenia dziecka przez kanał rodny. W tym czasie szyjka ulega rozciągnięciu, a czasem także mikrourazom lub pęknięciom. Może to także predysponować do przemieszczenia nabłonka gruczołowego z kanału szyjki macicy na jej część pochwową, czyli do powstania ektopii. Również okres połogu sprzyja zmianom – stanom zapalnym i zmianom hormonalnym, które mogą wpływać na strukturę szyjki macicy.
W większości przypadków nadżerka po porodzie nie stanowi zagrożenia i nie wymaga leczenia. Najczęściej jest to ektopia, czyli łagodna zmiana, która może cofnąć się samoistnie w ciągu kilku miesięcy po porodzie, gdy gospodarka hormonalna się ustabilizuje, a tkanki zregenerują. W takiej sytuacji wystarczają regularne kontrole u ginekologa oraz wykonywanie cytologii.
Leczenie jest konieczne tylko w określonych przypadkach. Wskazaniem są przede wszystkim: nieprawidłowy wynik cytologii, nawracające infekcje, przewlekły stan zapalny, a także współwystępowanie innych objawów takich jak krwawienia czy uporczywe upławy. Wówczas stosuje się leczenie przeciwzapalne, przeciwdrobnoustrojowe lub, jeżeli zmiana jest rozległa lub utrzymuje się długo, metody zabiegowe, takie jak krioterapia czy laseroterapia. Każdy przypadek wymaga jednak indywidualnej oceny, zwłaszcza u kobiet planujących kolejne ciąże.
Czy nadżerka może powodować raka szyjki macicy?
Zacznijmy od tego, że nadżerka ≠ rak. Nadżerka szyjki macicy nie jest rakiem i u większości pacjentek nie stanowi zagrożenia. Zwłaszcza ektopia, czyli najczęściej rozpoznawana „nadżerka”, która jest łagodną zmianą i wynika z przemieszczenia nabłonka, a nie z procesu nowotworowego. Sama obecność nadżerki nie oznacza więc, że rozwinie się rak szyjki macicy.
Nieco inaczej wygląda sytuacja w kontekście ryzyka infekcji wirusem HPV. Obszar przejściowy szyjki macicy między nabłonkiem walcowatym a płaskim (tzw. strefa transformacji), który jest widoczny w ektopii, jest bardziej podatny na zakażenie wirusem brodawczaka ludzkiego (HPV). A to właśnie przewlekła infekcja onkogennymi typami HPV jest główną przyczyną rozwoju raka szyjki macicy. Nadżerka może więc pośrednio sprzyjać zakażeniu, ale nie jest jego przyczyną ani równoznaczna z chorobą nowotworową.
Kluczowe znaczenie ma profilaktyka. Regularne wizyty u ginekologa, badania profilaktyczne, leczenie infekcji intymnych, bezpieczne zachowania seksualne oraz szczepienia przeciwko HPV znacząco zmniejszają ryzyko rozwoju raka szyjki macicy.
Najważniejszym badaniem w profilaktyce raka szyjki macicy pozostaje cytologia, która pozwala na wykrycie zmian przednowotworowych na wczesnym etapie, zanim jeszcze pojawią się objawy. Badanie polega na pobraniu komórek z tarczy i kanału szyjki macicy, a następnie ich ocenie pod mikroskopem. Coraz częściej cytologię uzupełnia się testem na obecność wirusa HPV, który odpowiada za większość przypadków raka szyjki macicy.
Do czerwca 2026 roku obowiązuje jeszcze tradycyjny schemat badań przesiewowych oparty na cytologii wykonywanej co 3 lata, ale program profilaktyki raka szyjki macicy został zaktualizowany i obejmować będzie szersze wykorzystanie badań molekularnych. Podstawowym badaniem przesiewowym staje się wykonywany co 5 lat test HPV. Polega on na wykrywaniu DNA lub RNA wirusa HPV wysokiego ryzyka w wymazie z szyjki macicy. W przypadku dodatniego wyniku z tego samego materiału wykonuje się dodatkowo cytologię na podłożu płynnym (LBC). Takie postępowanie pozwala na jeszcze wcześniejsze wykrycie zmian, zwiększając skuteczność profilaktyki.
Najczęściej zadawane pytania i odpowiedzi
Jakie objawy daje nadżerka szyjki macicy?
Nadżerka szyjki macicy zwykle nie daje żadnych wyraźnych objawów i bywa przypadkowo wykrywana podczas rutynowych badań u ginekologa. Jeżeli jednak pojawiają się dolegliwości, najczęściej wcale nie są charakterystyczne. Do najczęstszych objawów należą plamienia między miesiączkami, krwawienia po stosunku, upławy oraz ból lub uczucie dyskomfortu w podbrzuszu. U części kobiet występuje również ból podczas współżycia, nieprzyjemny zapach wydzieliny albo inne objawy przypominające infekcję intymną, takie jak pieczenie czy świąd. Pamiętajmy, że takie objawy nie są charakterystyczne wyłącznie dla nadżerki i mogą towarzyszyć także innym schorzeniom narządu rodnego, dlatego zawsze warto skonsultować się z ginekologiem.
Czy nadżerka szyjki macicy jest niebezpieczna?
Nadżerka szyjki macicy zwykle nie stanowi żadnego zagrożenia. Najczęściej mamy do czynienia z ektopią, czyli łagodną zmianę nabłonka, która nie jest stanem przednowotworowym i nie prowadzi bezpośrednio do raka szyjki macicy. Jeżeli nie powoduje objawów, a wynik cytologii jest prawidłowy, zwykle nie wymaga leczenia, a jedynie regularnych kontroli.
Nadżerka może jednak współistnieć ze stanem zapalnym, sprzyjać nawracającym infekcjom albo maskować inne, groźniejsze zmiany w obrębie szyjki macicy. Szczególnej uwagi wymagają przypadki, gdy towarzyszą jej krwawienia, przewlekłe upławy, ból lub nieprawidłowy wynik cytologii. Każdą zmianę na szyjce macicy powinien więc najpierw ocenić ginekolog.
Od czego robi się nadżerka?
Najczęściej rozpoznawana ektopia jest zwykle związana ze zmianami hormonalnymi, zwłaszcza ze zwiększonym poziomem estrogenów. Często pojawia się u młodych kobiet, w ciąży oraz u kobiet stosujących antykoncepcję hormonalną. Z kolei nadżerka prawdziwa, czyli rzeczywisty ubytek nabłonka, częściej ma związek z przewlekłym stanem zapalnym, nawracającymi infekcjami intymnymi, urazami mechanicznymi i podrażnieniem szyjki macicy. Do jej powstania mogą przyczyniać się porody, poronienia, współżycie seksualne, stosowanie tamponów, wkładki wewnątrzmacicznej lub środków chemicznych podrażniających błonę śluzową.
Jak wyleczyć nadżerkę szyjki macicy?
Leczenie nadżerki szyjki macicy zależy m.in. od rodzaju zmiany, jej rozległości, obecności innych objawów, planów rozrodczych pacjentki oraz wyników badań, przede wszystkim cytologii. Nie każda nadżerka wymaga leczenia. Jeżeli jest to bezobjawowa ektopia, a cytologia jest prawidłowa, zwykle wystarczają obserwacja i regularne kontrole u ginekologa. Jeśli zmianie towarzyszy infekcja lub stan zapalny, najpierw wdraża się leczenie przeciwzapalne, przeciwbakteryjne czy przeciwgrzybicze, najczęściej w formie leków dopochwowych. Gdy nadżerka powoduje dodatkowe objawy np. krwawienia lub ból, lekarz może zaproponować zabieg np. krioterapię, elektrokoagulację lub laseroterapię. W przypadku nieprawidłowych wyników cytologii konieczna bywa także kolposkopia i dalsza diagnostyka.
Czy nadżerka utrudnia zajście w ciążę?
Sama ektopia szyjki macicy nie utrudnia zajścia w ciążę. Problemy mogą pojawić się wtedy, gdy nadżerce towarzyszy przewlekły stan zapalny, nawracające infekcje albo ból podczas współżycia, które obniżają komfort życia seksualnego. W takich sytuacjach pośrednio może ona utrudniać starania o ciążę. Znaczenie mogą mieć także blizny po niektórych zabiegach, zwłaszcza tych bardziej inwazyjnych, które wpływają na strukturę szyjki macicy. U kobiet planujących ciążę zwykle wybiera się ostrożniejsze postępowanie i unika metod zwiększających ryzyko bliznowacenia.
Bibliografia:
- E. Stefanowicz, Ektopia szyjki macicy. Przyczyny, objawy i leczenie, https://www.mp.pl/pacjent/ginekologia/choroby/260738,ektopia-nadzerka-szyjki-macicy
- Aggarwal P, Ben Amor A. Cervical Ectropion. 2023 May 31. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2026 Jan–. PMID: 32809544.
- Mitchell L, King M, Brillhart H, Goldstein A. Cervical Ectropion May Be a Cause of Desquamative Inflammatory Vaginitis. Sex Med. 2017 Sep;5(3):e212-e214. doi: 10.1016/j.esxm.2017.03.001. Epub 2017 Apr 28. PMID: 28460993; PMCID: PMC5562466.
- Położnictwo i ginekologia Tom 1-2. Red. Bręborowicz, Grzegorz H. . Warszawa: PZWL Wydawnictwo Lekarskie, 2020, 1268 s. ISBN 978-83-200-6229-8
- Huchko M. J. Diagnosis and management of cervical ectropion in the primary care setting. American Journal of Obstetrics and Gynecology. 2022
- Kyrgiou M, Koliopoulos G, Martin-Hirsch P, Arbyn M, Prendiville W, Paraskevaidis E. Obstetric outcomes after conservative treatment for intraepithelial or early invasive cervical lesions: systematic review and meta-analysis. The Lancet. 2006;367(9509):489-498. DOI: 10.1016/S0140-6736(06)68181-6 PMID: 16473126
- Arbyn M, Ronco G, Anttila A, et al. Evidence regarding human papillomavirus testing in secondary prevention of cervical cancer. Vaccine. 2012;30(Suppl 5):F88-F99. DOI: 10.1016/j.vaccine.2012.06.095 PMID: 23199969
- https://pacjent.gov.pl/program-profilaktyczny/profilaktyka-raka-szyjki-macicy