Alergia to coraz częstszy problem zdrowotny, który dotyka coraz większej liczby ludzi na całym świecie. Warto zrozumieć, czym dokładnie jest alergia, jakie są jej rodzaje, objawy oraz jakie metody leczenia są obecnie stosowane.
Czym jest alergia?
Spis treści:
Alergia to nieprawidłowa reakcja układu odpornościowego na substancje, które normalnie nie są szkodliwe dla organizmu. Kiedy osoba uczulona ma kontakt z alergenem, jej układ odpornościowy wytwarza nadmierną ilość przeciwciał, co prowadzi do wystąpienia różnorodnych objawów alergicznych.
Najczęstsze objawy alergii
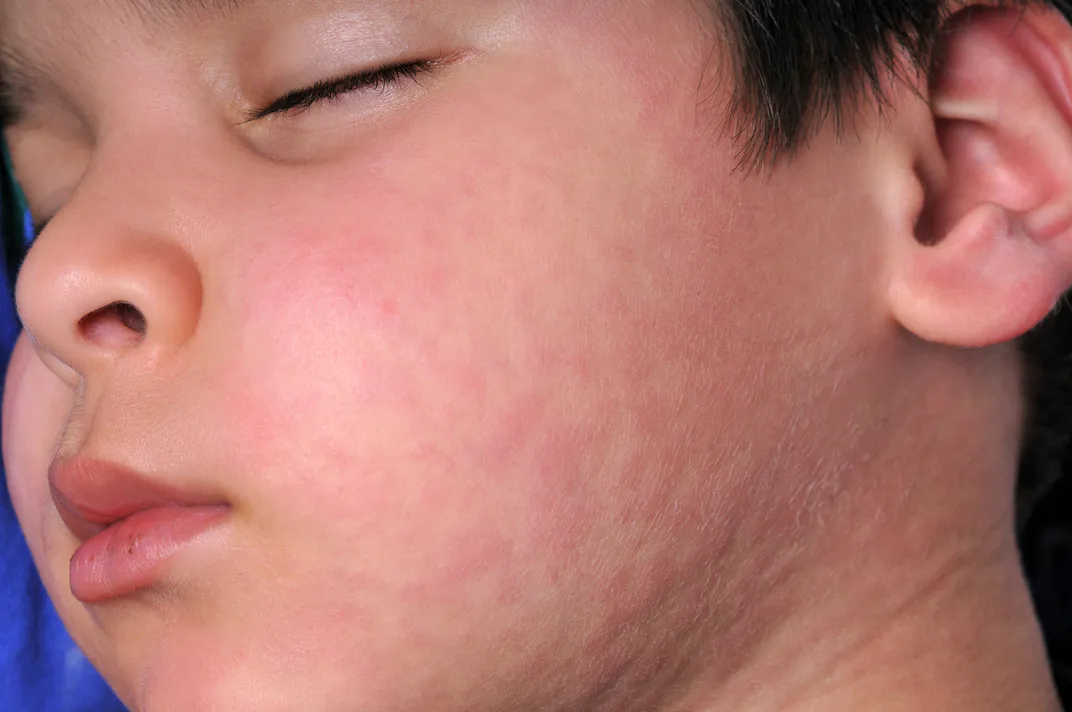
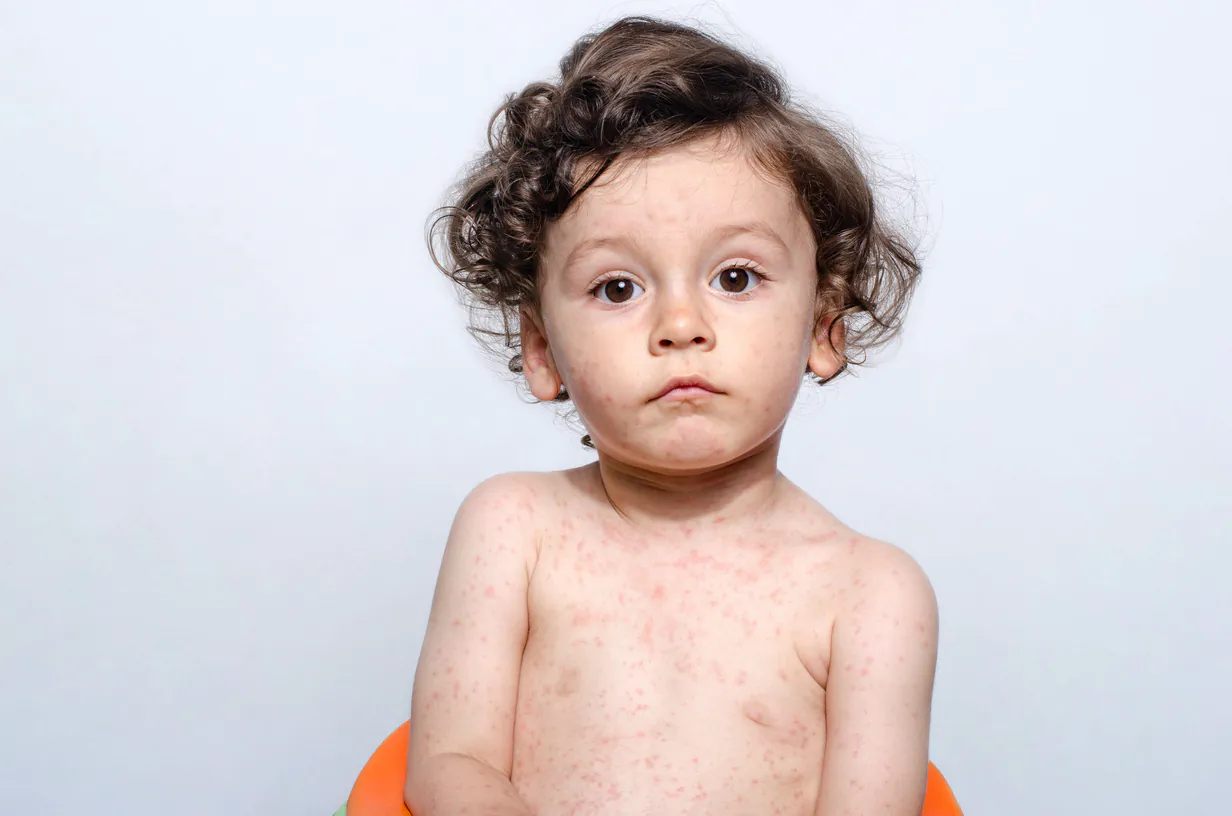
Objawy alergii mogą być różnorodne i zależą od rodzaju alergii oraz indywidualnych cech organizmu. Najczęstsze objawy alergii obejmują: swędzenie nosa, kichanie, wodniste oczy, zapchane zatoki, kaszel, duszności, wysypkę skórną, obrzęk warg czy języka, biegunkę, nudności oraz w przypadkach cięższych – reakcję anafilaktyczną, która może nawet zagrażać życiu.
Jakie rodzaje alergii wyróżniamy?
Zasadniczo wyróżnia się 4 podstawowe rodzaje alergii, które wynikają ze sposobu, w jaki alergen przedostaje się do organizmu.
Alergie wziewne
Alergie wziewne, znane również jako alergie oddechowe, są spowodowane wdychaniem substancji alergicznych takich jak pyłki roślin, kurz, pleśń czy sierść zwierząt. Objawy alergii wziewnych mogą obejmować kichanie, katar, kaszel, swędzenie nosa i oczu oraz duszności.
Alergie pokarmowe
Alergie pokarmowe występują, gdy układ odpornościowy reaguje na spożywanie określonych pokarmów lub składników pokarmowych. Objawy alergii pokarmowych mogą obejmować swędzenie wokół ust, obrzęk języka, wysypkę skórną, nudności, wymioty, biegunkę.
Alergie kontaktowe
Alergie kontaktowe występują, gdy skóra ma bezpośredni kontakt z alergenem. Najczęstszymi alergenami kontaktowymi są metale (np. nikiel), lateks, kosmetyki, detergenty i rośliny. Objawy alergii kontaktowych mogą obejmować zaczerwienienie, wysypkę, świąd oraz bąble na skórze.
Alergie iniekcyjne
Alergie iniekcyjne występują po wprowadzeniu alergenu do organizmu za pomocą zastrzyków, ukłucia owada lub innych metod. Najbardziej znanym przykładem alergii iniekcyjnych jest reakcja uczuleniowa na jad pszczeli lub osy, która może nawet zagrażać życiu.
Przyczyny alergii
Przyczyny alergii są zróżnicowane i mogą obejmować genetyczne predyspozycje, ekspozycję na alergeny w środowisku, obecność alergenów w diecie czy kontakt ze substancjami drażniącymi skórę. Niektóre alergie mogą również być spowodowane nadmiernym stresem lub osłabieniem układu odpornościowego. Nie bez znaczenia pozostaje wpływ środowiska, szczególnie przy istotnej zmianie warunków, w jakich przebywa osoba uczulona.
Jak wygląda leczenie alergii?
Leczenie alergii zazwyczaj polega na łagodzeniu objawów oraz zapobieganiu reakcjom alergicznym poprzez unikanie kontaktu z alergenami.
- W przypadku alergii wziewnych stosuje się leki przeciwhistaminowe, leki przeciwwskazane na alergie wziewne.
- W przypadku alergii pokarmowych ważne jest wyeliminowanie alergenu z diety oraz stosowanie leków przeciwhistaminowych w przypadku wystąpienia objawów.
- W niektórych przypadkach, szczególnie w przypadku alergii na jad owadów, konieczne może być prowadzenie desensybilizacji, czyli stopniowe przyzwyczajanie organizmu do alergenu za pomocą małych dawek.
W celu potwierdzenia alergii oraz określenia konkretnych alergenów stosuje się testy skórne oraz badania krwi. Diagnostyka i leczenie alergii mogą wymagać skorelowania pracy specjalistów z różnych dziedzin. Jednym z nich jest immunolog – w Szczecinie wizytę u tego specjalisty można umówić w Centrum Medycznym Sedimed.