Marskość wątroby to poważna choroba, która może prowadzić do groźnych powikłań. Jest to schorzenie, które często rozwija się powoli i może być trudne do zdiagnozowania we wczesnych stadiach. W tym artykule omówimy, czym dokładnie jest marskość wątroby, jakie objawy może wywołać, a także jakie są najczęstsze przyczyny oraz metody leczenia tej choroby.
Czym jest marskość wątroby i jakie daje objawy?
Spis treści:
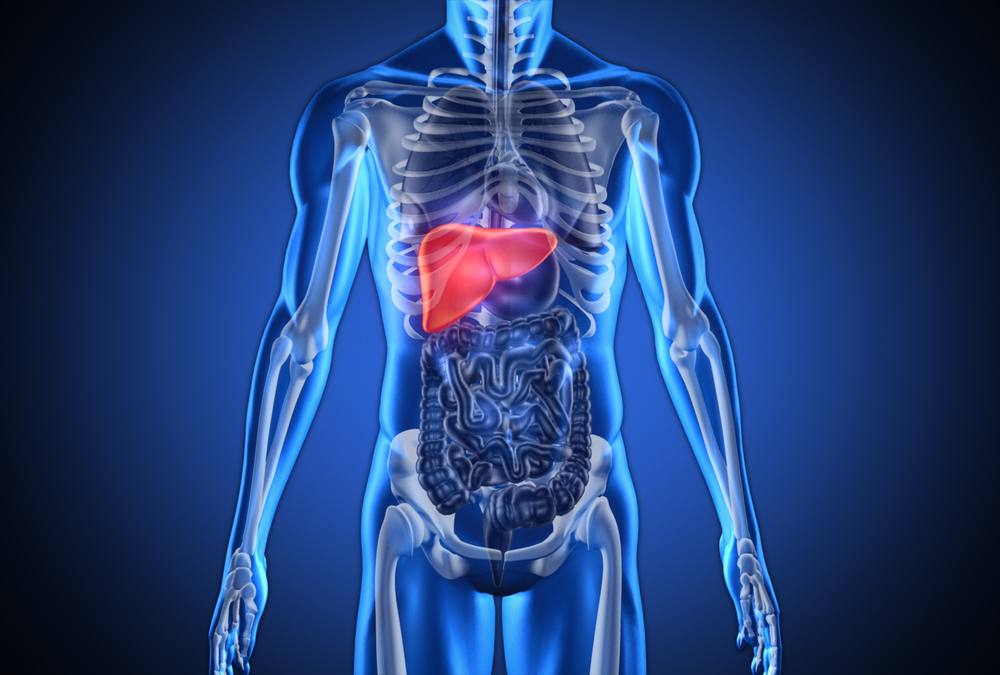
Marskość wątroby jest stanem, w którym tkanka wątroby stopniowo zostaje zastąpiona bliznami, co prowadzi do utraty funkcji tego narządu. Objawy marskości wątroby mogą być różnorodne i zależą od stopnia zaawansowania choroby. W początkowych stadiach mogą być łagodne lub nawet brakować, co utrudnia rozpoznanie. Jednak w miarę postępu choroby mogą pojawić się takie objawy jak zmęczenie, osłabienie, utrata apetytu, nudności, wzdęcia, żółtaczka, obrzęki kończyn dolnych oraz bóle brzucha.
Czy marskość wątroby to poważne zagrożenie dla zdrowia?
Tak, marskość wątroby jest poważnym zagrożeniem dla zdrowia. Jest to choroba, która może prowadzić do powikłań zagrażających życiu, takich jak krwawienia z żylaków przełyku, wodobrzusze, encefalopatia wątrobowa oraz rak wątroby. Dlatego wczesna diagnoza i leczenie są kluczowe dla poprawy rokowań pacjenta.
Najczęstsze przyczyny marskości wątroby
Marskość wątroby może mieć różnorodne przyczyny, zarówno związane z trybem życia, jak i chorobami.
- Nadużywanie alkoholu – nadmierne spożycie alkoholu może prowadzić do uszkodzenia wątroby i stopniowego rozwoju marskości wątroby.
- Zakażenie wirusowe – wirusowe zapalenie wątroby typu B, C i D może prowadzić do przewlekłego uszkodzenia wątroby, co z kolei może doprowadzić do rozwoju marskości.
- Niewłaściwa dieta – dieta bogata w tłuszcze, cukry i przetworzoną żywność może zwiększać ryzyko otyłości i cukrzycy, co z kolei zwiększa ryzyko rozwoju marskości wątroby.
Leczenie marskości wątroby
Leczenie marskości wątroby ma na celu spowolnienie postępu choroby, kontrolę objawów oraz zapobieganie powikłaniom. Lekarzem właściwym dla prowadzenia postępowania jest internista – w Szczecinie osoby dorosłe mogą umówić się na konsultacje z tym specjalistą w Centrum Medycznym Sedimed.
Metody leczenia mogą obejmować:
- zmiany w stylu życia – ograniczenie spożycia alkoholu, zdrowa dieta bogata w owoce, warzywa i błonnik oraz regularna aktywność fizyczna mogą pomóc w kontrolowaniu marskości wątroby;
- leki – istnieją leki, które mogą pomóc w łagodzeniu objawów i spowolnieniu postępu choroby, takie jak m.in. leki przeciwwirusowe w przypadku zakażeń wirusowych oraz leki zmniejszające ciśnienie w żylakach wątrobowych;
- endoskopowe zabezpieczenie żylaków przełyku przed pękaniem – leczenie tego problemu, a także wodobrzusza, obrzęków, żółtaczki czy encefalopatii wątroby może wymagać hospitalizacji pacjenta;
- terapia wątrobowo-zastępcza – w niektórych przypadkach może być konieczne przeszczepienie wątroby u pacjentów z zaawansowaną marskością wątroby.
Podsumowanie
Marskość wątroby jest poważną chorobą, która wymaga wczesnej diagnozy i odpowiedniego leczenia. Zrozumienie objawów oraz przyczyn tej choroby jest kluczowe dla skutecznego zarządzania nią i poprawy jakości życia pacjentów. Regularne badania wątrobowe oraz zdrowy styl życia mogą pomóc w zmniejszeniu ryzyka rozwoju marskości wątroby oraz jej powikłań.