Łojotokowe zapalenie skóry jest jedną z najczęściej występujących chorób dermatologicznych, z którą pacjenci zgłaszają się do lekarza rodzinnego i dermatologa. Schorzenie to ma istotne znaczenie kliniczne nie tylko ze względu na częstość występowania, ale również na wpływ, jaki wywiera na codzienne funkcjonowanie chorych. Zmiany skórne zlokalizowane w widocznych okolicach ciała mogą powodować dyskomfort psychiczny, obniżenie samooceny oraz pogorszenie jakości życia.
W praktyce klinicznej łojotokowe zapalenie skóry stanowi wyzwanie diagnostyczne i terapeutyczne, ponieważ jego przebieg bywa zmienny, a objawy mogą nasilać się pod wpływem różnych czynników zewnętrznych i wewnętrznych. Choroba często wymaga długotrwałego postępowania oraz współpracy pacjenta z lekarzem w zakresie leczenia i codziennej pielęgnacji skóry.
Z tego artykułu dowiesz się o:
Czym jest łojotokowe zapalenie skóry (ŁZS)
Łojotokowe zapalenie skóry (ŁZS), określane również jako wyprysk łojotokowy, jest częstą chorobą dermatologiczną zaliczaną do przewlekłych dermatoz (zmian skórnych) o nawrotowym przebiegu. Schorzenie to wiąże się przede wszystkim z zaburzeniami pracy gruczołów łojowych, prowadzącymi do nadprodukcji sebum, co stwarza sprzyjające warunki do rozwoju drobnoustrojów bytujących na skórze. Szczególną rolę w patogenezie ŁZS przypisuje się drożdżakom z rodzaju Malassezia furfur, które w połączeniu z indywidualną podatnością organizmu wywołują reakcję zapalną skóry. Istotne znaczenie mają również predyspozycje genetyczne, wpływające na skład sebum oraz odpowiedź immunologiczną skóry, co tłumaczy skłonność do nawrotów choroby i jej przewlekły charakter.
Objawy łojotokowego zapalenia skóry
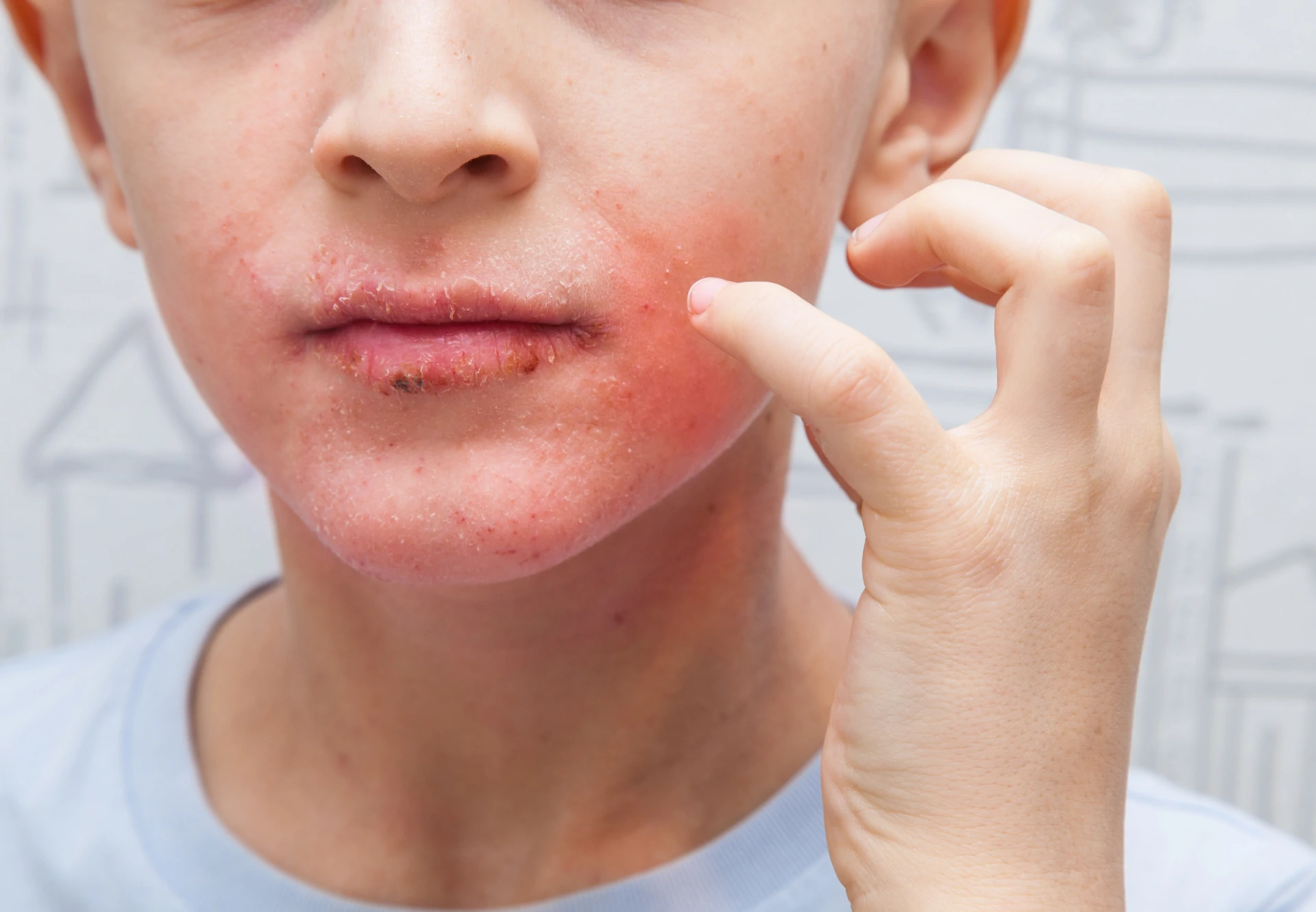
Objawy łojotokowego zapalenia skóry są zróżnicowane i najczęściej lokalizują się w obszarach bogatych w gruczoły łojowe. Charakterystycznymi objawami są:
- zaczerwienienie skóry (rumień) – któremu towarzyszy łuszczenie i złuszczanie naskórka,
- tłuste, żółte lub białe łuski – na powierzchni zmian, które mogą powodować znaczny dyskomfort,
- świąd skóry,
- pieczenie i podrażnienie – nasilające się pod wpływem czynników zewnętrznych,
- przetłuszczanie skóry głowy,
- występowanie łupieżu oraz stanu zapalnego skóry głowy.
Zmiany chorobowe mogą obejmować również twarz, zwłaszcza okolice brwi, nosa i uszu, co ma istotny wpływ na samopoczucie i jakość życia pacjentów.
Przyczyny i czynniki ryzyka
Przyczyny i czynniki ryzyka łojotokowego zapalenia skóry są złożone i wieloczynnikowe. Kluczową rolę odgrywa nadmierna aktywność gruczołów łojowych, prowadząca do zwiększonej produkcji sebum, które stanowi sprzyjające środowisko dla drobnoustrojów. Szczególne znaczenie przypisuje się wyżej wspomnianym drożdżakom Malassezia, uznawanym za jeden z głównych czynników wyzwalających proces chorobowy. Na rozwój ŁZS wpływają również:
- zaburzenia hormonalne – zwłaszcza związane z działaniem androgenów, testosteronu i dihydrotestosteronu (DHT), co tłumaczy częstsze występowanie choroby u mężczyzn i w okresach zmian hormonalnych,
- stres i zmęczenie – mogą nasilać objawy poprzez wpływ na układ nerwowy i immunologiczny,
- obniżona odporność – m.in. w przebiegu zakażenia HIV,
- czynniki genetyczne,
- niedobory żywieniowe – zwłaszcza dieta uboga w witaminy z grupy B, cynk i selen,
- współistniejące choroby neurologiczne i metaboliczne – takie jak choroba Parkinsona czy cukrzyca,
- nieodpowiednia pielęgnacja skóry, w tym stosowanie drażniących kosmetyków, może prowadzić do zaostrzenia zmian skórnych.
Diagnostyka i rozpoznanie
Diagnostyka i rozpoznanie łojotokowego zapalenia skóry opierają się głównie na obrazie klinicznym i doświadczeniu lekarza. Podstawą jest dokładne badanie dermatologiczne, uzupełnione o wywiad medyczny i ocenę zmian skórnych, uwzględniające lokalizację, charakter łusek oraz przewlekły, nawrotowy przebieg choroby. Pomocniczo stosuje się dermatoskopię, czyli nieinwazyjne badanie skóry, które pozwala dokładnie obejrzeć zmiany skórne, np. znamiona, pieprzyki, brodawki czy podejrzane plamy, za pomocą specjalnego urządzenia z lupą i źródłem światła zwanego dermatoskopem. Badanie to umożliwia dokładniejszą ocenę powierzchni skóry i struktur naskórka. Kluczowym elementem diagnostyki jest różnicowanie z innymi dermatozami, takimi jak łuszczyca, trądzik różowaty oraz atopowe zapalenie skóry, które mogą dawać podobny obraz kliniczny. W wybranych przypadkach wykonuje się badania mikrobiologiczne, potwierdzające obecność Malassezia spp., a także ocenę hormonalną, obejmującą oznaczenie poziomu androgenów i DHT, zwłaszcza u pacjentów z nasilonym łojotokiem lub opornością na leczenie.
Leczenie łojotokowego zapalenia skóry
Leczenie łojotokowego zapalenia skóry ma charakter przewlekły i polega głównie na łagodzeniu objawów choroby oraz zapobieganiu jej nawrotom, ponieważ schorzenie to ma tendencję do okresowego zaostrzania się. Terapia obejmuje zarówno leczenie miejscowe i systemowe, jak i odpowiednią codzienną pielęgnację skóry. Stosuje się leki takie jak:
- leki przeciwgrzybicze – takie jak ketokonazol, cyklopiroksolamina oraz klotrimazol, stanowią podstawę postępowania w tej chorobie. Ograniczają one namnażanie się drożdżaków z rodzaju Malassezia, odpowiedzialnych za powstawanie zmian skórnych; preparaty te stosowane są najczęściej w postaci szamponów, kremów, pianek lub płynów do mycia skóry,
- leki przeciwzapalne – w tym glikokortykosteroidy miejscowe o niskiej lub umiarkowanej sile działania stosuje się w okresach nasilenia objawów, takich jak silne zaczerwienienie, świąd i podrażnienie, leki te szybko zmniejszają stan zapalny,
- inhibitory kalcyneuryny – takie jak pimekrolimus i takrolimus, które działają przeciwzapalnie bez ryzyka ścieńczenia skóry przy dłuższym stosowaniu są alternatywą, zwłaszcza w delikatnych okolicach twarzy,
- preparaty keratolityczne – zawierają kwas salicylowy, siarkę, mocznik lub pirytionian cynku, które pomagają usuwać nadmiar złuszczającego się naskórka, zmniejszają łuszczenie i poprawiają wygląd skóry, dzięki takiemu działaniu inne leki mogą lepiej wnikać w zmienione chorobowo miejsca,
- leki doustne – takie jak itrakonazol lub flukonazol, które działają przeciwgrzybiczo od wewnątrz organizmu, a w wyjątkowych sytuacjach także izotretynoinę w małych dawkach lekarz może zlecić w cięższych, rozległych lub opornych na leczenie przypadkach,
- leczenie wspomagające – obejmujące suplementację witamin z grupy B, cynku i selenu, które wspierają prawidłowe funkcjonowanie skóry i procesy regeneracyjne.
W codziennej profilaktyce nawrotów kluczowe znaczenie ma także unikanie drażniących kosmetyków, silnych detergentów oraz preparatów zawierających alkohol, które mogą wysuszać skórę i nasilać objawy choroby. Regularna, delikatna pielęgnacja oraz współpraca z dermatologiem pozwalają u większości pacjentów na skuteczną kontrolę łojotokowego zapalenia skóry i poprawę komfortu życia.
Leczenie łojotokowego zapalenia skóry głowy
Leczenie łojotokowego zapalenia skóry głowy wymaga szczególnej uwagi, ponieważ skóra owłosiona jest miejscem sprzyjającym nadmiernemu wydzielaniu sebum oraz namnażaniu się drożdżaków z rodzaju Malassezia. Podstawą terapii jest odpowiednio dobrana codzienna pielęgnacja oraz regularne stosowanie specjalistycznych preparatów leczniczych. Najczęściej zaleca się:
- szampony z ketokonazolem lub pirytionianem cynku, które wykazują silne działanie przeciwgrzybicze i przeciwzapalne, zmniejszają łupież, świąd oraz zaczerwienienie skóry,
- szampony dziegciowe i siarkowe, które pomagają ograniczyć nadmierne rogowacenie naskórka oraz działają odkażająco; stosuje się je w niektórych przypadkach zwłaszcza przy nasilonym łuszczeniu.
Preparaty te powinny być używane zgodnie z zaleceniami lekarza lub informacją producenta, zwykle kilka razy w tygodniu przez określony czas.
Bardzo ważnym elementem terapii jest delikatne oczyszczanie skóry głowy, bez intensywnego tarcia i stosowania agresywnych detergentów. Podczas mycia należy unikać drapania oraz używania gorącej wody, ponieważ mogą one nasilać podrażnienie, prowadzić do mikrourazów skóry i pogarszać przebieg choroby. W praktyce klinicznej często wykorzystuje się specjalistyczne preparaty do pielęgnacji skóry owłosionej głowy, takie jak Ciclopoli, Nizoral czy Sebiprox, które łączą działanie lecznicze z właściwościami pielęgnacyjnymi i są dobrze tolerowane przez większość pacjentów. Uzupełnieniem leczenia jest także właściwy dobór kosmetyków, w tym stosowanie odżywek bez silikonów, które nie obciążają skóry, nie zatykają mieszków włosowych i nie nasilają przetłuszczania się włosów. Regularne stosowanie zaleconych preparatów, cierpliwość oraz indywidualne dopasowanie terapii do nasilenia objawów pozwalają w większości przypadków skutecznie kontrolować chorobę i poprawić komfort życia pacjenta.
Lekarzem właściwym dla postępowania w przypadku łojotokowego zapalenia skóry jest dermatolog – w Szczecinie wizytę u tego specjalisty można umówić w Centrum Medycznym Sedimed.
Pielęgnacja skóry i styl życia
Pielęgnacja skóry i styl życia odgrywają istotną rolę w postępowaniu z łojotokowym zapaleniem skóry, stanowiąc uzupełnienie leczenia farmakologicznego. Zaleca się mycie skóry delikatnymi preparatami bez SLS, które nie naruszają bariery hydrolipidowej naskórka. Ważnym elementem codziennej pielęgnacji jest stosowanie emolientów i kremów barierowych, wspomagających regenerację skóry i ograniczających utratę wody. Skóra powinna być regularnie nawilżana, a preparaty zawierające ceramidy i niacynamid wspierają odbudowę bariery naskórkowej i łagodzą podrażnienia. Coraz większą uwagę zwraca się na znaczenie diety – dieta przeciwzapalna, bogata w kwasy tłuszczowe omega-3, warzywa i witaminy, może korzystnie wpływać na przebieg choroby. Rekomenduje się również unikanie alkoholu, cukru i nabiału, które u części pacjentów nasilają objawy. Istotnym elementem profilaktyki jest redukcja stresu, obejmująca odpowiednią ilość snu, techniki relaksacyjne, takie jak medytacja czy joga, oraz dbałość o higienę i regularność pielęgnacji.
Powikłania i przebieg choroby
Przebieg łojotokowego zapalenia skóry ma najczęściej przewlekły charakter z tendencją do nawrotów, co wymaga długotrwałej kontroli dermatologicznej. Nieleczone lub źle kontrolowane zmiany mogą prowadzić do wtórnych infekcji bakteryjnych, wynikających z uszkodzenia bariery skórnej i drapania zmian. W przebiegu choroby mogą pojawić się także przebarwienia skóry, zwłaszcza po ustąpieniu stanu zapalnego. Długotrwałe lub nieprawidłowe stosowanie glikokortykosteroidów miejscowych wiąże się z ryzykiem zaniku skóry po sterydach. U części pacjentów obserwuje się również łysienie łojotokowe, szczególnie w przypadku zajęcia skóry owłosionej głowy. Wszystkie te czynniki sprawiają, że choroba może mieć istotny wpływ na jakość życia i samoocenę, podkreślając znaczenie kompleksowego i indywidualnego podejścia do pacjenta.
FAQ – najczęstsze pytania pacjentów
Jak pozbyć się łojotokowego zapalenia skóry?
Łojotokowe zapalenie skóry wymaga leczenia długofalowego, ukierunkowanego na kontrolę objawów i zapobieganie nawrotom. Podstawą postępowania jest regularne leczenie miejscowe z zastosowaniem preparatów przeciwgrzybiczych i przeciwzapalnych oraz właściwa pielęgnacja skóry. Kluczowe znaczenie ma systematyczność terapii, unikanie czynników zaostrzających oraz dostosowanie leczenia do nasilenia zmian skórnych.
Czy łojotokowe zapalenie skóry można wyleczyć na stałe?
Łojotokowe zapalenie skóry jest chorobą o przewlekłym i nawrotowym przebiegu, dlatego w większości przypadków nie można go wyleczyć całkowicie. Możliwe jest jednak osiągnięcie długotrwałych okresów remisji i znaczne ograniczenie objawów dzięki odpowiednio dobranemu leczeniu i właściwej pielęgnacji. Regularna kontrola dermatologiczna pozwala na skuteczne utrzymanie choroby pod kontrolą.
Jakie są najlepsze szampony na ŁZS?
W leczeniu łojotokowego zapalenia skóry głowy zaleca się stosowanie szamponów leczniczych zawierających substancje o działaniu przeciwgrzybiczym i przeciwzapalnym. Najczęściej rekomendowane są szampony z ketokonazolem lub pirytionianem cynku, a w wybranych przypadkach również preparaty dziegciowe lub siarkowe. Dobór szamponu powinien być indywidualny i dostosowany do nasilenia objawów oraz wrażliwości skóry.
Czy stres nasila łojotokowe zapalenie skóry?
Stres jest jednym z istotnych czynników zaostrzających przebieg łojotokowego zapalenia skóry. Przewlekłe napięcie psychiczne wpływa na układ nerwowy i immunologiczny, co może prowadzić do nasilenia stanu zapalnego skóry oraz częstszych nawrotów choroby. Dlatego redukcja stresu, odpowiednia ilość snu i techniki relaksacyjne stanowią ważny element wspomagający leczenie.
Czy dieta ma wpływ na ŁZS?
Chociaż dieta nie jest bezpośrednią przyczyną łojotokowego zapalenia skóry, może wpływać na nasilenie objawów. U części pacjentów obserwuje się poprawę po wprowadzeniu diety o charakterze przeciwzapalnym oraz ograniczeniu produktów takich jak alkohol, cukry proste czy nabiał. Odpowiednio zbilansowana dieta wspiera ogólną kondycję skóry i może wspomagać leczenie.
Jak odróżnić łojotokowe zapalenie skóry od łuszczycy?
Łojotokowe zapalenie skóry i łuszczyca mogą dawać podobne objawy, jednak różnią się charakterem zmian skórnych. W ŁZS dominują tłuste, żółtawe łuski oraz rumień w okolicach bogatych w gruczoły łojowe, natomiast w łuszczycy obserwuje się grube, srebrzyste łuski i wyraźnie odgraniczone blaszki. Ostateczne rozpoznanie powinno być zawsze postawione przez dermatologa na podstawie obrazu klinicznego i wywiadu.
Bibliografia
- Szepietowski J., Reich A., “Dermatologia kliniczna”, Elsevier, Wrocław, 2023
- Szczeklik A., Gajewski P., „Interna Szczeklika 2023. Podręcznik chorób wewnętrznych”, Medycyna Praktyczna, Kraków 2023
- Wolska H., Krasowska D., “Dermatologia”, Wydawnictwo Lekarskie PZWL, Warszawa, 2022
- Jabłońska S., Majewski S., “Choroby skóry i choroby przenoszone drogą płciową”, Wydawnictwo Lekarskie PZWL, Warszawa, 2021
- Gajewski P., „Choroby skóry w praktyce lekarza rodzinnego”, Medycyna Praktyczna, Kraków 2021
- Adamski Z., Kaszuba A., “Dermatologia dla studentów medycyny”, Edra Urban & Partner, Wrocław, 2020
- Wojas-Pelc A., Dyczek A., „Dermatologia. Podręcznik dla studentów i lekarzy”, Wydawnictwo Lekarskie PZWL, Warszawa 2020
- Braun-Falco O., Plewig G., Wolff H., Burgdorf W., “Dermatologia”, Wydawnictwo Czelej, Lublin, 2017